De diagnose van huidkanker krijgen is voor de meeste mensen een nachtmerrie. Na een periode van onzekerheid weet je eindelijk wat er aan de hand is, maar voor de meeste patiënten is dit pas het begin van een nog onzekerdere tijd. Na de diagnose volgen vaak nog meer onderzoeken en, als het nog kan, moet je direct met de behandeling beginnen. Huidkanker is in Nederland, met jaarlijks meer dan 75.000 nieuwe diagnoses, de meest voorkomende kanker en het aantal diagnoses wordt elk jaar meer. Dit zijn zorgwekkende gegevens en maakt het dan ook ontzettend belangrijk om goed geïnformeerd te zijn. Wij hebben de belangrijkste dingen voor je op een rijtje gezet!
Wat is huidkanker?
Huidkanker ontstaat wanneer huidcellen ongecontroleerd beginnen te groeien. De huid bestaat uit twee lagen: de opperhuid en de lederhuid. Huidkanker begint meestal in de opperhuid en kan worden onderverdeeld in drie belangrijke vormen: basaalcelcarcinoom, plaveiselcelcarcinoom en melanoom. Hoewel basaalcel- en plaveiselcelcarcinoom de meest voorkomende vormen zijn, is melanoom de gevaarlijkste. Minder bekende vormen van huidkanker zijn onder andere
- Kaposi-sarcoom
- Merkelcelcarcinoom
- dermatofibrosarcoma protuberans
- talgkliercarcinoom.
Oorzaken en risicofactoren
Huidkanker wordt vaak veroorzaakt door (overmatige) blootstelling aan UV-licht, wat kan komen door zonlicht of een zonnebank. Deze vorm van kanker zie je dan ook veel op lichaamsdelen die veel in de zon komen, zoals het gezicht, de nek of benen. Let op: het komt niet altijd door zonlicht. Daarnaat kan het ook voorkomen tussen je vingers, tenen op de geslachtsdelen of de voetzolen. In principe kan iedereen deze kanker krijgen, maar er zijn factoren die de kans verhogen:
- Een lichte huid
- Regelmatig en makkelijk verbranden
- Overmatige blootstelling aan de zon
- Dicht bij de evenaar of op grote hoogte wonen
- Het hebben van (ongewone) moedervlekken
- Actinische keratose
- Voorgeschiedenis van huidkanker
- Een verzwakt immuunsysteem
- Blootstelling aan straling
- Sproeten
- Blond of rood haar en blauwe ogen
- Het gebruik van een zonnebank
Nu lijkt het misschien dan alleen mensen met een lichte huidskleur, huidkanker kunnen krijgen. Niets in minder waar: ook mensen met een donkere huid krijgen deze vorm van kanker. Vaak wordt het bij hen pas in een veel te laat stadium ontdekt, omdat huidkanker veel moeilijker te zien is op een donkere huid. Hierdoor heeft de kanker zich al verspreid naar bijvoorbeeld lymfeklieren, organen of ander weefsel. Daarom is het belangrijk om te weten hoe je deze vorm van kanker zelf kunt opsporen en zo levensbedreigende complicaties, zoals uitzaaiingen en in het ergste geval overlijden, te voorkomen.
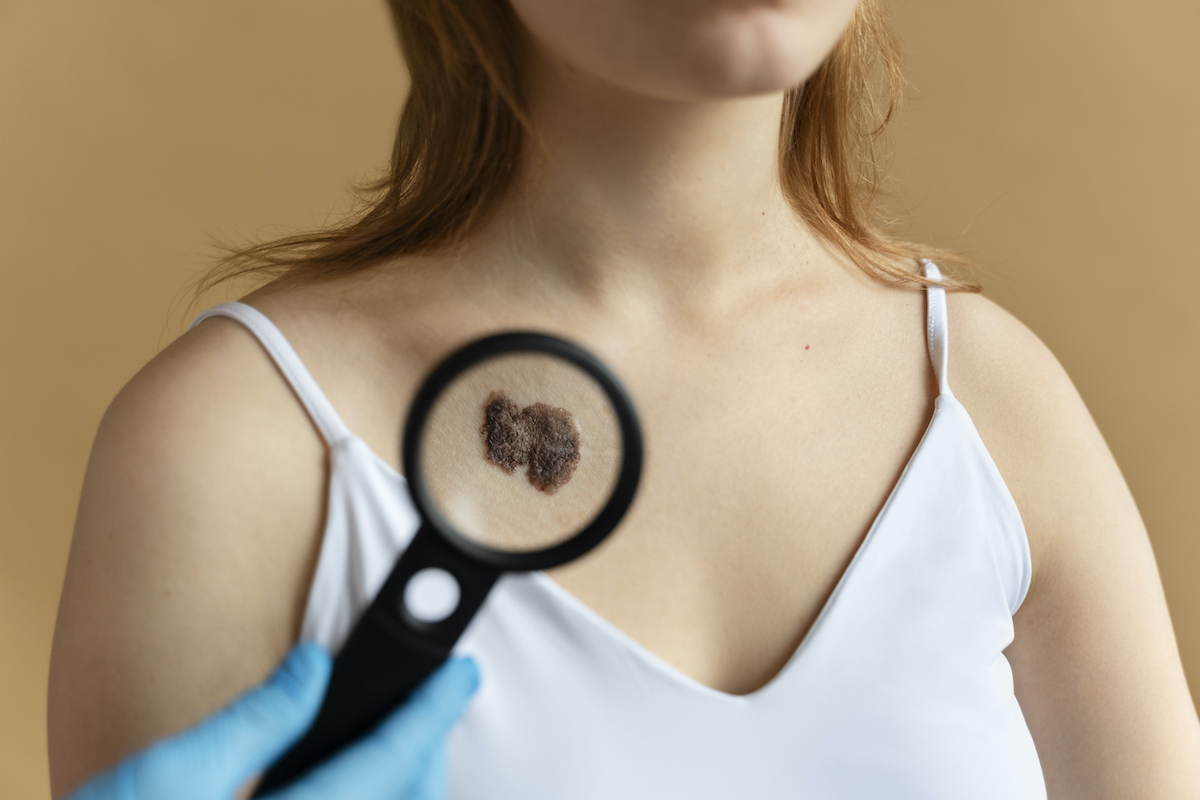
Huidkanker herkennen
Het kan lastig zijn om te beslissen wanneer je wel of niet een afspraak maakt bij de huisarts voor een “vreemd” vlekje op de huid. Vaak wuiven mensen het weg met: “Dat zit er al jaren” of “het zal allemaal wel mee vallen.” Bij twijfel: ga altijd langs de huisarts! Het kan beter vals alarm zijn, dat dat je jouw klachten negeert en later erachter komt dat je goed ziek bent. Twijfel je? Maak een afspraak om jouw huid te laten controleren, bij de volgende punten:
- Een nieuwe groei of bult op de huid die niet geneest.
- De moedervlek is veranderd in grootte, vorm en/of kleur.
- Een wondje dat bloedt, korst of steeds terugkomt.
- Rode of donkere vlekken die groter worden of veranderen.
- Jeukende, pijnlijke of gevoelige plekjes op de huid.
- Schilferige of korstige plekken op de huid die niet verdwijnen.
- Een gladde, glanzende plek die doorzichtig of wasachtig lijkt.
- Een onregelmatige rand of vorm van een moedervlek.
- Verdikte of verhoogde plekken op de huid.
- Verkleuring van de huid, zoals rode, paarse of donkere vlekken.
Elke vorm van huidkanker heeft zijn eigen symptomen, dat maakt het soms lastig om het te herkennen. Het volgende overzicht laat je per vorm zien, wat veel voorkomende symptomen zijn.
| Type huidkanker | Symptomen | Overlevingskans (%) |
|---|---|---|
| Basaalcelcarcinoom | Parelachtig/wasachtig bultje, vlakke huidkleurige of bruine littekenachtige plek, bloedend of korstend wondje dat geneest en terugkeert | 99% bij vroege detectie |
| Plaveiselcelcarcinoom | Stevige rode knobbel, vlakke plek met schilferige of korstige oppervlakte | 90% bij vroege detectie |
| Melanoom | Asymmetrische moedervlekken, onregelmatige randen, veranderende kleur, jeukende of bloedende plekken | 95% bij vroege detectie, afhankelijk van het stadium |
| Kaposi-sarcoom | Rode of paarse vlekken op de huid, meestal op benen of gezicht, vaak bij mensen met een verzwakt immuunsysteem | Hangt af van immuunsysteem, meestal goed behandelbaar |
| Merkelcelcarcinoom | Rode, paarse of huidkleurige knobbels, snelgroeiend, vaak op zonblootgestelde plekken zoals gezicht, hoofd of nek | 50-70% overlevingskans afhankelijk van stadium en behandeling |
| Dermatofibrosarcoma protuberans | Stevige, knobbelachtige tumor die langzaam groeit en vaak terugkomt na behandeling | Goed behandelbaar, vaak terugkeer na behandeling |
| Talgkliercarcinoom | Knobbel of zwelling, meestal op de oogleden of andere talgkliergebieden, soms pijnlijk | Afhankelijk van de grootte en locatie, vaak chirurgische verwijdering |
Behandelopties voor huidkanker
Het is belangrijk om zo snel mogelijk contact op te nemen met je arts zodra je veranderingen aan je huid opmerkt. Het hoeft niet altijd huidkanker te zijn, het kan ook een andere huidaandoening zijn, maar hoe eerder het wordt onderzocht, gediagnosticeerd en behandeld, hoe beter. Als je arts hetzelfde vermoedt, wordt er een biopsie gedaan om het verder te onderzoeken. Als blijkt dat het kwaadaardig is, wordt er een behandelplan opgesteld en als het kan, begint de behandeling direct. Mogelijke behandelingen zijn:
- Cryotherapie, om de kankercellen te bevriezen
- Chirurgie, om de kwaadaardige cellen te verwijderen
- Chemotherapie
- Immunotherapie
- Bestraling
Preventie is belangrijk!
Helaas is huidkanker niet volledig te voorkomen, maar je kunt het risico wel verkleinen door de volgende tips te overwegen:
- Vermijd de zon zo veel mogelijk, vooral tussen 10:00 en 16:00 uur.
- Stop met het gebruik van zonnebanken.
- Draag hoeden met brede randen, zonnebrillen en dunne kleding met lange mouwen.
- Gebruik zonnebrandcrème met minimaal SPF 30. Smeer elke 1,5 uur opnieuw als je zweet of zwemt.
- Smeer het hele jaar door zonnebrand.
- Gebruik lippenbalsem met zonnebescherming.